Остеомиелит — это гнойно-некротическое поражение костного мозга, в результате которого в процесс вовлекаются другие анатомические структуры кости. Термин «остеомиелит» был предложен М. Рейно в 1831 г основывался на представлениях о патогенезе этой нозологической формы.
По путям проникновения инфекции остеомиелит разделяют на:
- гематогенный;
негематогенный:
- а) травматический;
- б) огнестрельный;
- в) послеоперационный;
- г) остеомиелит, возникший при распространении гнойного очага на кость из прилегающих органов и тканей.
Возникновение гематогенного остеомиелита связано с проникновением микроорганизмов в костный мозг по кровеносному руслу; таким образом, местному воспалению предшествует бактериемия.
По клиническому течению остеомиелит разделяют на:
- острый;
- хронический;
атипичный:
- а) первично-хроничский;
- б) склерозирующий остеомиелит Гарре;
- в) альбуминозный остеомиелит Олье;
- г) абсцесс Броди;
- д) послетифозный остеомиелит и др.
2. Эпидемиология
Ежегодная заболеваемость острым гематогенным остеомиелитом (ОГО) в развитых странах около 0,4 пациентов на 100 000 из общего числа населения (Великобритания) (Shivarathre D., 2009 Feb), что составляет 1,9 % от всех хирургических заболеваний. В 80-90% случаев болеют дети, детская заболеваемость составляет от 8 до 20 на 100 000 детей в год (Норвегия, США) (Riise OR, 2008).
В развивающихся странах и странах с низкими доходами количество организаций гражданского общества значительно выше. Средний возраст заболевания 40 месяцев (варьируется от 0,5 до 179).
Согласно большинству источников, мальчики болеют в 2–3 раза чаще, чем девочки. Так же отмечается сезонность заболевания, так в РФ на период лето — зима приходится 28,6%, больных, на весну — осень — 71,4%. (Акжигитов Г.Н., 1998) . Острый гематогенный остеомиелит у взрослых встречается гораздо реже. В большинстве случаев пациенты ОГО старше 50 лет, за исключением наркоманов. Чаще всего гематогенный остеомиелит у взрослых поражает плоские кости и позвоночник: спондилит, спондилодисцит, однако это заболевание часто не диагностируется в острой форме, что обычно связано с ухудшением симптомов и поздней диагностикой. Уровень заболеваемости согласно европейским исследованиям колеблется от 0,32 до 1,9 на 100 000 жителей. (COTTLE L, 2008) (Grammatico L., 2007)]
Социальная политика Европейского союза. Сравнительный анализа ...
... образом, социальная политика Швеции и Финляндии, образующие северную модель, могут стать эталоном социальной политики Евросоюза в будущем. Заключение Итак, социальная политик стран Евросоюза базируется на принципах солидарности, субсидиарности и эффективности. Социальная политика Швеции и Финляндии ...
Этиология, патогенез, патоморфология, Этиология
Этиология острого гематогенного остеомиелита в настоящее время считается установленной. Возбудителем его может являться любой гноеродный микроорганизм; стафилококк (75-83%), стрептококк (7-18%) и диплококк (3-5%).
У некоторых пациентов возбудителями могут быть сыпной тиф, паратиф и кишечная палочка.
Согласно некоторым исследованиям, существует этиологическая связь с возрастом пациента.
- У новорожденных, к примеру, возбудителями заболевания являются в равной степени Streptococcus agalactiae ( также известные как группа Б стрептококков или GBS), Escherichia coli а так же S. aureus. (Ju KL, 2011)
У детей среди возбудителей доминирует S. aureus (60%-75%), так же в развитых странах отмечается рост внебольничного метицилин резистентного штамма S. aureus (CA-MRSA).
По данным некотрых источников в последние годы увеличилось количество случаев с выявлением у детей Kingella kingae, как возбудителя остеомиелита и септического артрита, однако роль данного возбудителя остается дискуссионной (Williams, 2014)
Патогенез
Патогенез острого гематогенного остеомиелита до конца не выяснен. В изучении его сыграли выдающуюся роль русские исследователи (А.А. Бобров, С.М. Дерижанов, Г.П. Турнер и др.).
- Эмболическая теория Боброва-Лексера (1894)
— младенческий, (до 1-1,5 года) отличия касаются топографии, распространенности, осложнений и исходов поражения . В длинных костях младенцев, когда еще сохраняется часть хрящевого эпифиза с многочисленными метафизарно-эпифизарными сосудистыми связями (рис. 2), бактерии легко могут распространяться по этим сосудам и возбуждать острый воспалительно-деструктивный процесс в костных ядрах эпифизов и острые артриты.
— «детский», У детей старшего возраста после появления в эпифизе сформированной замыкательной костной пластинки, прилежащей к герминативной зоне эпифизарного хряща и редукции трансфизарных сосудов, наблюдается ОГО детского типа с наиболее характерной, классической клинико-морфологической картиной.
- «взрослый», ОГО взрослого типа имеет тенденцию чаще поражать короткие и плоские кости: позвонки, таз, ребра.
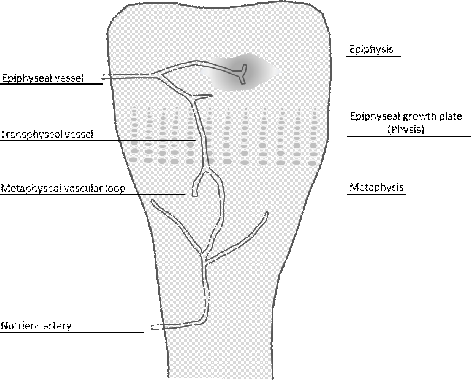
Рис.2 Особенности ангиоархитектоники новорожденного. (Griesmaier, 2013)
Аллергическая теория С.М. Дерижанова (1937)
- нервно-рефлекторная теория Н.Н. Еланского и В.В. Торонец (1954),
Исходя из приведенных выше данных, следует учитывать, что процесс возникновения и развития острого остеомиелита очень сложен, и по отдельности ни одна из существующих теорий не может дать ему полного объяснения.
Так, в некоторых исследования обнаружено, что локальная травма кости в условиях бактериемии способствуют развитию ОГО. Исследования на животных показали значительное увеличение риска гематогенного остеомиелита при тупой травме кости в сочетании с внутривенным введением бактериальной культуры. По данным Labbe 2010 (Labbe J.L., 2010).
в 450 случаев острого гематогенного остеомиелита из анамнеза выявлено наличие тупой травмы у 63% исследованных.
Эмболическая, аллергическая и рефлекторная теории в значительной степени дополняют друг друга, и только сочетание их основных положений может дать относительно правильное представление о патогенезе остеомиелита. Примером совокупности трех теорий является схема патогенеза, предложенная В.И. Григоровским 2003г (рис 1)
Ы по медицине Общие принципы диагностики и оказания неотложной ...
... печени, синдрома Маллори-Вейсса, кровотечение из сосудов - при язве желудка и двенадцатиперстной кишки). Задержка стула и газов является важным признаком "острого живота" и чаще ... циррозе печени. Большое диагностическое значение имеет определение частоты пульса. Для острых воспалительных процессов, перитонита характерно учащение пульса. Внутрибрюшные и внутрикишечные кровотечения сопровождаются ...
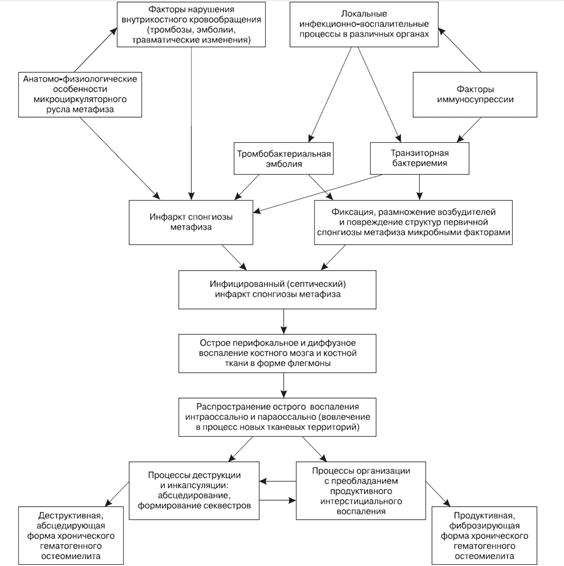
рис. 1 Схема патогенеза гематогенного остеомиелита. (Григоровский В.В., 2003.)
гематогенный спондилодисцит
Патофизиология этого состояния объясняется уникальной сосудистой структурой позвоночника, особенностью венозного кровоснабжения. Первоначально изучались особенности венозного кровоснабжения позвоночника в связи с особенностями метастазирования при раке органов малого таза. Предпосылкой для метастазирования является ретроградный кровоток из венозного сплетения таза из-за отсутствия клапанов во внутреннем позвоночном сплетении, эта система венозного анастомоза получила название сплетения Батсона. (Mayank R., 2012) По аналогии данное сплетение может обеспечивать гематогенное распространение инфекции тазовых органов непосредственно в грудные и поясничные отделы позвоночника. Суженные артериолы, которые снабжают спинную пластину, также могут быть местом поселения бактерий. (TRUETA J., 1959) Инфекционный процесс преимущественно локализуется в поясничном и грудном отделе позвоночника, и занчительно реже в шейном отделе позвоночника (Nagashima H., 2010 Mar).
У детей особенность кровоснабжения, сосуды проходят через зону роста хряща и слепо попадают в межпозвоночный диск, что приводит к быстрому распространению инфекции от позвонка на межпозвоночный диск, чего не наблюдается у взрослых. В связи с этим некоторые авторы называют этот процесс детским дискитом, а не остеомиелитом.
Патоморфология острого гематогенного остеомиелита:
При развитии острого гематогенного остеомиелита наблюдается ряд последующих изменений. Процесс начинается остро с костного мозга. В зоне развития инфекции развивается серозное воспаление, проявляющееся гиперемией и отеком, затем следует кратковременная стадия серозного воспаления, ограниченный абсцесс, флегмона костного мозга, затем развивается некроз. К 3 дню болезни костный мозг, надкостница, костномозговые каналы и окружающие мягкие ткани инфильтрируются экссудатом. Процесс распространяется по костномозговому каналу быстро от метафиза к диафизу и т.д., затем через гаверсовы каналы гной выходит под надкостницу. Развивающийся поднадкостничный абсцесс — это не только следствие выделения гноя под надкостницей, но и результат воспаления самой надкостницы. У детей надкостница плохо прилегает к кости и поэтому часто отслаивается на значительную длину, у взрослых — на ограниченной площади.
Отслоение надкостницы, а также тромбоз сосудов в каналах Хейверса резко нарушают питание костей, что вместе с гиперергическим воспалением и токсическими эффектами приводит к некрозу больших участков кости и надкостницы. Надкостница некротизируется, гной попадает в окружающие ткани и развивается межмышечная флегмона, происходит некроз и слияние мышц, а в подкожную клетчатку попадает гной — подкожная флегмона, некроз кожи и открытые свищи.
Омертвевшие участки кости при отслойке и разрушении надкостницы постепенно отторгаются, отграничиваются от здоровой кости, образуя секвестр — (secvestr лат. — откладывать, отделять) участок некротизированной ткани, отделившейся от кости. В зависимости от величины и расположения омертвевшего участка кости различают:
- тотальный секвестр кости, когда поражается вся толща диафиза;
- частичные секвестры. Частичные секвестры бывают:
- корковый (кортикальный), когда некротизируется только поверхностная пластинка компактного вещества;
- компактный образуется при некрозе глубоких слоев кости, составляющих стенки костномозгового канала;
- проникающий, захватывает ту или иную часть окружности цилиндрической кости;
— центральный, когда некротизируется только внутренняя пластинка. Секвестры имеют, как правило, неправильную форму с острыми краями. Процесс секвестрации продолжается длительное время (от 3-4 до 4-6 месяцев) в зависимости от величины отторгающегося участка кости.
Патологоанатомически и рентгенологически отторгшийся секвестр имеет весьма характерный вид. Он окружен секвестральной коробкой (капсула) — уплотненный слой костной и фиброзно ткани, отграничивающей здоровую ткань от рассасывающегося секвестра. Полость бокса заполнена гноем и продуктами автолиза кости и грануляционной ткани, отделенной от окружающей живой ткани. Очаговое разрастание грануляционной ткани способствует более быстрому распаду секвестра на мелкие фрагменты под действием протеологических ферментов и отторжению через свищевые ходы. Различают следующие положения секвестров в секвестральной коробке:
- внутри полости;
- перфорирующий;
- вне полости.
Классификация.
Клиника. Диагностика
В зависимости от длительности заболевания остеомиелит обычно классифицируется как (Dartnell J, 2012):
острый , если продолжительность заболевания менее 2 недель, М 86.1 (МКБ-10)
подострый продолжительностью от 2 недель до 3 месяцев, М 86.2 (МКБ-10)
хронический, если более 3 месяцев. М 86.6 (МКБ-10)
Данные сроки являются ориентировочным. Поскольку переход остеомиелита из острого в хронический подтверждается только морфологическими изменениями и рентгенограммой. Согласно некоторым литературным источникам, считается, что переход от острого остеомиелита к хроническому происходит в течение 3-6 недель от начала заболевания. Для постановки диагноза хронический остеомиелит необходима триада признаков: 1) гнойный свищ; 2) костный секвестр; 3) рецидивирующее течение; (Котельников Г. П., 2009)
|
Признаки |
Острый гематогенный остеомиелит |
Хронический гематогенный остеомиелит |
|
Воспаление |
Экссудативное |
Хроническое интерстициальное воспаление. Экссудативное(при обострении) |
|
Рентген картина |
Тонкая неинтенсивная линейная тень оссифицирующего периостита, не прилегающая вплотную к костной поверхности. Нечеткость рисунка трабекул при локализации в эпифизарной части. |
Периостральные остеофиты( ассимилированные при ремиссии и неассимилированные при обострении). Эностоз. Очаги остонекроза ввиде секвестров, окруженные остосклерозом. |
|
Наличие капсулы очага воспаления |
Диффузное воспаление по типу флегмоны |
Внутренняя оболочка образована грануляционной либо незрелой фиброзной тканью в состоянии экссудативного воспаления |
|
Свищ |
нет |
Имеется в большинстве случаев, может полностью отсутствовать в стадии ремисии |
|
Секвестр |
нет |
Имеется всегда |
В настоящее время не существует единой классификации острого гематогенного остеомиелита. Клиницисты до сих пор используют первую
классификацию остеомиелита предложенную Т.П. Краснобаевым в 1925г.
1) Токсическую, или адинамическую. Клинически отмечается явления септической интоксикации, которая развивается очень быстро, молниеносно, вызывая летальный исход в первые несколько суток от начала заболевания, очень часто до проявления даже минимальных локальных гнойных изменений. Эта форма остеомиелита являетса самой редкой
Септикопиемическая форма. Клинически быстро выявляются местные гнойно-деструктивные изменения, течение заболевания тяжелое, оно усугубляется тем, что очень часто обнаруживается несколько остеомиелитических очагов в различных костях одновременно, нередко остеомиелит сочетается с появлением пиемических очагов в других органах и тканях: легких, печени и др. От этих осложнений нередко наступает смерть. Обычно, данная форма наиболее часто наблюдается у новорожденных
Местно-очаговую. Клинически протекает сравнительно легко, без выраженных симптомов интоксикации, обычно бывает вспышка остеомиелита, в связи с чем местные воспалительные изменения преобладают над общими симптомами инфекционного заболевания. Летальных исходов, как правило, не бывает.
Такая классификация довольно удобна и проста для практического врача.
Наиболее распространенными и широко применяемыми за рубежом являются классификации Waldvogel (по этиологичесекому фактору) и Cierny — Mader (анатомическая классификация).
Классификация Waldvogel
- гематогенный остеомиелит;
- вторичный остеомиелит с наличием смежного очага инфекции;
- остеомиелит, связанный с периферической сосудистой недостаточностью;
